 流行病学
流行病学
流行病学:65岁以上的人群,
痴呆的患病率大约为5%。发病随年龄增长而增多,具体数值各地区甚至同一地区,相差甚大。例如有的资料认为
痴呆的患病率在欧美为4%~5%,在日本为4.5%~4.7%,在我国仅0.46%~1.8%。
痴呆病因的构成,差别也甚大,争论也多;大多在欧美
痴呆以Alzheimer病为最多,占全部
痴呆50%,脑血管性痴呆占20%,Alzheimer病与脑血管性痴呆的混合型占10%~20%。在日本正好相反,脑血管性痴呆占60%,Alzheimer占30%,混合型占10%。我国某些资料与日本类似,以脑血管性痴呆占第1位,其次为Alzheimer病。但我国地域辽阔,至今尚无全国性的
痴呆流行病调查资料。上海地区,在一份3779名的人口普查中(60岁以上)发现
痴呆占4.21%,其中Alzheimer占74.80%,脑血管性痴呆占21.1%;另一份5055名55岁以上人口普查,发现55岁以上
痴呆患率为2.57%,60岁以上为3.46%,65岁以上高达4.61%,其中Alzheimer分别为1.50%、2.05%、2.90%,而脑血管性痴呆在55岁以上为0.74%,65岁以上为1.26%。Alzheimer病明显多于脑血管性痴呆。而北京地区,一份60岁以上8740名人口普查中,发现
痴呆111名,其中Alzheimer病仅占0.37%,脑血管性痴呆占0.44%。另一份北京地区906人的资料,60岁以上
痴呆患病率为3.9%,脑血管性痴呆占2.64%,慢性变性性
痴呆0.99%。显然,脑血管性痴呆的患病率高于Alzheimer病。这种差别不能用京沪两地脑血管病发病率不同来解释。因上海地区脑血管病的发病率并不比北京地区低。据最近流调资料,上海地区脑血管病发病粗率为203.06世界人口标化率为144.85,而北京地区发病粗率为118.81,世界人口标化率为116.9。因此,两地脑血管性痴呆患病率的差别很可能与采用的方法不尽相同有关。为了制订我国全面防治
痴呆的计划,准确摸清我国不同地区
痴呆的患病率、发病率,以及
痴呆病因的构成比是一件很有意义的工作,有待于制订全国统一的方法,以期获得可靠的结果。
 病因
病因
病因:目前认为导致血管性痴呆的病理生理因素主要有以下5种:
1.脑动脉闭塞导致多发性梗死和脑组织容积减少 颈内动脉或大脑中动脉起始部反复多次的发生动脉粥样硬化性狭窄及闭塞,使大脑半球出现多发性的较大的梗死病灶,或出现额叶和颞叶的分水岭梗死,使脑组织容积明显减少,一般认为当梗死病灶的体积超过80~100ml时,可因严重的神经元缺失和脑萎缩出现认知功能障碍的临床表现。
2.缺血和缺氧性低灌注 大脑皮质中参与认知功能的重要部位以及对缺血和缺氧较敏感的脑组织由于高血压和小动脉硬化所致的小血管病变,长期处于缺血性低灌注状态,使该部位的神经元发生迟发性坏死,逐渐出现认知功能障碍。临床常见的血管性痴呆患者可在反复发生
短暂性脑缺血发作之后,出现近记忆力减退、情绪或性格改变。国外学者通过对心血管疾病患者发生认知功能障碍所做的调查发现,有多次心力衰竭病史或
心律失常病史的患者中,
痴呆发生的比例明显高于同年龄组的对照者。
3.皮质下白质病变 白质内的小动脉壁出现玻璃样变性,管壁纤维性增生及变厚,白质发生广泛弥漫的脱髓鞘改变,使皮质和皮质下的联系受到影响,出现不同程度的认知功能障碍,最常见的类型为Binswanger病,其次还可见于伴有皮质下梗死和白质脑病的常染色体显性遗传脑动脉病(CADASIL)。
4.出血性病变 包括脑组织外出血的硬膜下血肿和
蛛网膜下腔出血,以及大脑半球内出血性血肿,对脑实质产生直接破坏和间接压迫,并阻塞了脑脊液循环通路,临床逐渐出现不同程度的
痴呆表现。
5.各种类型的炎症性脑血管病 包括非特异性血管炎,以及结核、梅毒、真菌、寄生虫等均可成为脑血管性痴呆的病因。此外,血液病、
一氧化碳中毒,以及中枢神经脱鞘病等偶尔也可引发脑缺血或
脑梗死,进而出现
痴呆症状。Wallin等曾提出过一种以神经递质缺损为主的非多梗死的脑血性
痴呆,值得注意。
 发病机制
发病机制
发病机制:脑血管性痴呆的病变分布有以下特点:①病变多发,梗死灶总体积要达到一定程度;②大块单个病灶多见于左侧;③病灶分布多见于额、颞叶及丘脑;④脑室旁白质也常受损。从机能定位看,这些区域的损害与临床出现的
智能障碍密切相关。
大脑皮质的功能极为复杂,通过密集的细胞突触联系,对各种信息进行分析,综合,随时作出相应的反应。一旦脑组织受损,特别是双侧皮质受损,势必影响这种精细的高级神经功能,出现各种
智能障碍。但脑皮质的代偿性很强,只有损害到达一定程度,才失去代偿能力,出现临床症状。
左侧大脑半球在右利手的人群为优势半球,对语言、抽象思维等高级神经活动起主导作用,一旦出现大块病变,不难理解将显示智能的衰退,形成
痴呆。
大脑皮质与皮质下、各区均有特异的神经功能。与精神活动有紧密联系的如额叶、颞叶、丘脑等,常与智能密切有关。额叶皮质可通过3条环路与皮质下联系:①前额叶背外侧与其皮质下到尾状核、苍白球、丘脑。其病变可出现口语与设计流畅性减慢,学习与记忆功能减退,运动程序失常。②额叶眶面到尾状核其病变可出现性格改变,躁狂、易激惹冲动。③前额叶内侧至扣带回、纹状体腹侧。其病变表现为缄默、无欲状,睁眼但不能
自发说话,回答问题常是单音节,尿失禁。总之额叶,特别是前额叶及眶面的病变,可出现躁狂、缄默、语言及动作失流畅,缺乏原动力,注意力不集中,记忆力障碍,构成
痴呆综合征。
颞叶特别是海马,参与记忆环路(海马-穹隆-乳头体-丘脑前核-扣带回),双侧海马或优势半球海马病变时,可出现明显记忆障碍,特别是近记忆力明显减退,丢三落四,漫不经心。颞叶病变还可出现各种知觉障碍,幻嗅、幻味、视物变形,或变大变小,梦幻感,似曾相识或“陌生感”,也可出现精神运动性兴奋、自伤、伤人、无意识的咀嚼、运动、摸索等自动症。以上症状多为间断性发作,也可持续出现。
丘脑大体可分为3组核团:①前核,主要与嗅觉通路有关。来自海马的纤维经过穹隆到丘脑下部的乳头体,再由乳头丘脑束到丘脑前核,再到扣带回。此环路系著名的Papez环路与记忆有关。②外侧核,再分为背腹两部,腹前核接受苍白球来的纤维,为锥体外系传出的中继站,腹后外侧核及腹后内侧核接受脊髓丘脑束、内侧丘系及三叉丘系的纤维,再发出纤维到中央后回皮质感觉区。③内侧核,又分为背内侧核及中央核,接受其他丘脑核来的纤维,再发出纤维与额叶联系。双侧背内侧核的病变可出现明显的精神症状,如记忆力减低,淡漠、性格改变、嗜睡。丘脑病变显示的遗忘,不仅有回忆(recall)障碍,而且有识认(recognition abiliy)障碍。丘脑性
痴呆常见的病变就是丘脑内侧核的局灶性腔隙性梗死。多为双侧病变,偶尔是左侧单一病变。
白质病变(在CT上显示为低密度,在MRI上显示为高信号),特别是脑室旁白质的病变常与智能相关。侧脑室前角旁的白质大抵由来自额叶的投射纤维组成,其病变主要是额叶病变的延伸,临床出现
智能障碍。侧脑室后角旁的白质病变,常显示有视空间觉(visuo-construction)、注意力、指动速度(finger-motor-speed)障碍,以及对触觉分辨的潜伏期延长。
 临床表现
临床表现
临床表现:
1.临床症状 临床症状可分为2类,一类是构成
痴呆的精神症状,另一类是血管病继发的脑损害神经症状。
在构成
痴呆的精神症状中,记忆力衰退是早期的核心症状,包括近记忆、远记忆以及即刻识记,但最早出现的是近记忆力的缺损,远记忆力障碍多在后期出现。随着记忆力减退,逐渐出现注意力不集中,计算力、定向力、理解力均有不同程度减退。有作者观察到最常见的是时间定向力、计算力、近记忆力、
自发书写及抄写能力降低。真正的精神症状相对较少。记忆力与智能的检测目前多采用量表的形式,如记忆商(MQ)、长谷川智力量表(HDS)、简易智能量表(MMSE)等。若患者因病情难以完成测试时,可对其亲属或同事采取社会调查问卷形式,如克莱顿皇家行为量表(CRBRS),间接了解患者的智能情况。在评价这些量表的结果时,应充分考虑受试者的病情、年龄、文化程度、心理状态,以及测试时的环境、测试者的技术熟练程度等。应特别强调,量表数值低下并不一定是
痴呆,必须综合考虑,必要时宜重复检测。
由于血管病变引起的脑损害,根据部位不同可出现各种相关的神经精神症状。一般来说,位于左大脑半球皮质(优势半球)的病变,可能有失语、失用、失读、失书、失算等症状;位于右大脑半球的皮质病变,可能有视空间觉障碍;位于皮质下神经核团及其传导束的病变,可能出现相应的运动、感觉及锥体外系障碍,也可出现强哭、强笑假性
延髓性麻痹的症状,有时还可出现幻觉、自言自语、木僵、缄默、淡漠等精神症状。
以上症状与体征在多发性
脑梗死痴呆病人常呈阶梯式发展,发病可以突然,也可隐匿,每一次发作后,可留下一些神经精神症状,一次又一次叠加,直到智能全面衰退,成为
痴呆。大面积
脑梗死性
痴呆多急性发病,病情严重,侥幸存活者大都会遗留严重的神经症状与体征,如
瘫痪、
卧床不起、失语、丧失生活能力,表现的
痴呆多较严重。
皮质下动脉硬化性脑病发病多较隐匿,肢体运动障碍也比较轻微,病情可长期相对稳定,但也可在1次卒中后病情迅速加重,智能明显降低并且进行性恶化。
丘脑性
痴呆以精神症状为主,如遗忘、情绪异常、嗜睡,由于伴发脑干病变,可出现眼球垂直注视困难及其他中脑、脑桥症状。一般来说,运动症状不明显,也不持久。
分水岭区梗死性
痴呆临床罕见,主要依靠影像学诊断,CT或MRI于脑动脉相邻处出现异常影像。临床多出现在各种原因继发的脑血管低灌流后,如长期休克,
低血压未纠正,心功能不全,不适当使用降压药。临床症状可轻可重,依损及的脑区而不同,双侧病变多较严重,少数显示为
痴呆。
一般来说,
多发性脑梗死性痴呆、丘脑性
痴呆以及Binswanger病病变多在皮质下神经核团与白质,其症状多属于皮质下
痴呆范围。大面积
脑梗死性
痴呆与分水岭区梗死性
痴呆既涉及皮质,也涉及皮质下,其临床症状与体征为皮质与皮质下混合性
痴呆。
(1)
多梗死性痴呆:
多梗死性痴呆为最常见的类型,是由于多数
脑梗死所致的
痴呆,临床常有高血压、动脉硬化、反复发作的脑血管病,以及每次发作后留下的或多或少神经与精神症状,积少成多,最终成为全面的严重的智力衰退。
(2)大面积
脑梗死性
痴呆:常由于脑动脉的主干(如大脑中动脉、基底动脉等)闭塞,引起大面积
脑梗死,严重脑水肿,甚至出现脑疝。大部分病人可能死于急性期,少数存活的病人遗留不同程度的神经精神异常,包括
痴呆,丧失工作与生活能力。
(3)
皮质下动脉硬化性脑病:早在1894年,Otto Binswanger在研究
麻痹性痴呆的过程中,提到有一部分
痴呆病人有严重的
脑动脉硬化,皮质下白质萎缩,作者称为慢性进行性皮质下脑炎(chronic progresstive subcortical encephalitis);1962年,Olszewski改称为
皮质下动脉硬化性脑病(subcortical ateriosclerotic encephalopathy),现通称为Binswanger病。此病由于生前很难诊断,长期以来未引起临床注意,现诊断手段不断改进,特别是影像学的进展,已有可能通过CT或MRI得出Binswanger病的正确诊断。尽管目前尚有作者对此型
痴呆是否为一独立类型置疑,但此型
痴呆无论就其临床或其病理均有其特点,应归于脑血管性痴呆的类型之一。
(4)丘脑性
痴呆(Thalamic dementia):丘脑性
痴呆指由于双侧丘脑(偶尔一侧丘脑)局灶性梗死或病变引起的
痴呆,临床较为罕见。丘脑性
痴呆系指单纯丘脑局灶性病变引起的
痴呆,不包括多发性
脑梗死中存在的丘脑病变。
(5)分水岭区梗死性
痴呆(Watershed infarct dementia):分水岭梗死性
痴呆又称边缘带梗死性
痴呆(Borderzone infarct dementia),系指由于大脑前、中、后动脉分布区交界处的长期低灌流,导致严重缺血甚至梗死,致脑功能障碍。临床可出现
痴呆,生前可通过影像学诊断,较少见。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.电生理检查 目前临床常用EEG、视觉和听觉诱发电位(VEP、BAEP)、运动诱发电位(MEP)、体感诱发电位(SEP)和事件相关电位(ERP)等对血管性痴呆患者进行常规检查。
(1)正常老年人的EEG:主要表现为α节律减慢,从青壮年期α节律10~11Hz减慢为老年期的9.5Hz,同时在颞区出现3~8Hz的慢波,双侧额区和中央区出现弥漫性的θ或δ活动,特别是在困倦状态下更显著,提示为脑老化的表现。
(2)缺血性脑血管病患者的EEG和诱发电位:在大面积脑梗死的急性期,由于脑组织缺血、坏死和周围水肿,可表现为病灶区基本节律减慢,波幅减低,出现弥漫性不规则性θ或δ波。MEP和SEP均出现潜伏期延长和波幅下降,其中大面积脑梗死的阳性率在80%~90%以上,小灶梗死的阳性率30%~50%。枕叶梗死所致皮质盲患者的VEP检查,异常的波形和潜伏期时限延长改变占40%,临床视觉功能恢复后,VEP波形亦有明显改善。缺血性脑血管病患者的BAEP异常检出率波动在20%~70%,表现为波Ⅰ~Ⅴ的峰间潜伏期(IPL)延迟,其中脑干梗死患者出现双侧BAEP异常,波N~V的波形消失,绝对潜伏期(PL)延长。
(3)血管性痴呆患者的EEG和ERP:在多发性脑梗死病灶导致的EEG改变基础上,α节律进一步减慢至8~9Hz以下,双侧额区、颞区和中央区出现弥漫性θ波,伴有局灶的阵发性出现的高波幅δ节律。ERP检查血管性痴呆患者时,无论是应用视觉诱发试验,还是应用听觉诱发试验,P
300潜伏期均比同龄对照组明显延长,其中40%患者无法诱发出明显的P
300波形,提示认知功能严重损害。
2.影像学检查
(1)颅脑CT检查:对脑血管性痴呆的诊断具有极为重要的意义,脑血管性痴呆在CT上多显示为单个或多个大小不等,新旧不等的低密度病灶,新鲜病灶边缘模糊,陈旧病灶边缘整齐,多位于侧脑室旁、底节(尾状核、壳核)、丘脑等处,左侧多于右侧,或双侧分布。常伴有侧脑室或第三脑室扩大,Loeb等对40例多梗死性痴呆(MID)与30例对照者进行了临床与CT观察,发现多梗死痴呆组比有梗死但无痴呆的对照组,其梗死的总体积痴呆组大于非痴呆组,前者多见双侧梗死,皮质萎缩明显。吴氏等对Binswanger病的CT所见进行了研究,认为本病在CT上表现为脑室周围白质及半卵圆中心有大致对称的低密度影。边缘模糊,呈月晕状,多数伴有多发性腔隙性脑梗死及脑室不同程度扩大。CT对Binswanger病的诊断无疑有重要意义,但一个时期以来,不少医师单凭CT影像学上所见来诊断本病,失之过宽,误诊者不少。后来Hachinski曾针对这种影像学上的特点定名为“白质疏松(Leukoaraeosis)”,并认为白质疏松并非Binswanger病所特有,其他许多情况,特别是脑水肿、脑缺氧、高血压等都可在影像学上显示这种特点。黄氏更从病理上证实这种改变原因多种多样,作者进一步对所谓Binswanger病抱怀疑态度。因此,必须结合临床综合考虑,不能单凭CT所见诊断本病。
(2)颅脑MRI检查:与CT相同,可以显示脑内病灶,其优点是能显示CT难以分辨的微小病灶,以及位于脑干的病灶,无疑对病因的鉴别有一定的意义。
3.核医学检查
(1)SPECT检查:单光子发射计算机扫描(SPECT)可以探测局部脑血流量。Hachinski曾注意到多发性脑梗死性痴呆的全脑平均局部脑血流量低于每100g脑组织36ml/min。徐东等通过SPECT评价多发性脑梗死痴呆组与无痴呆的多发性脑梗死组脑血流量的变化,以灌注缺血容积指数为指标,发现多发性脑梗死痴呆组的指数明显大于无痴呆的对照组,提示皮质局部脑血流有明显降低。有作者发现多梗死痴呆所致的局部脑血流降低,至少在有关的症状与体征出现2年后才显示出来。
(2)PET检查:正电子发射断层扫描(PET)可进一步提供脑组织含氧与葡萄糖代谢的情况。在痴呆早期,脑组织在出现可见的病理改变前,可能已有某些代谢异常,特别在额叶、颞叶、megnert基底神经核、丘脑等处,氧代谢与葡萄糖代谢可能已表现低下。因此,PET不仅对痴呆的早期诊断有一定意义,对疗效的判断也比较客观。只是PET装置昂贵,一般不作为临床常规检查。
4.其他 如数字减影全脑血管造影,可清楚显示脑血管主干及主要分支的走行,是否有狭窄、闭塞,有无畸形,侧支循环的代偿情况等,无疑对脑血管病变有明确的了解。此外,某些特殊病因需要有针对性的血清学、免疫学、生化或组化检查。在此不一一赘述。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.老年性痴呆 老年性痴呆和血管性痴呆都是老年人发生
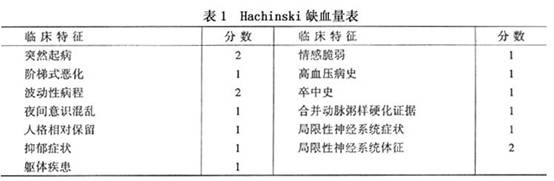
痴呆最常见的原因,两者可以单独发生,也可并存或先后发生。脑血管疾病亦常可使老年性痴呆加重。因此两者存活期的鉴别诊断较困难,最后确诊需病理检查。采用Hachinski缺血量表对老年性痴呆和血管性痴呆进行鉴别在临床上较简单,且具有一定的准确性。即对每一临床特征给1分或2分,积7分以上者符合血管性痴呆,而4分以下者则为血管性痴呆(表1)。
Hachinski鉴别积分表:有Hachinski缺血量表的主要内容,加上了CT扫描,凡总分低于2分者可考虑老年性痴呆,3~4分可拟诊血管性痴呆,4分以上可确诊血管性痴呆(表2)。
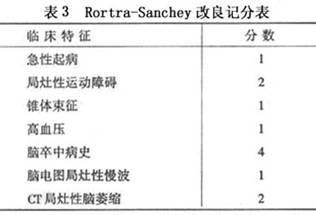
此外,采用Rortra-Sanchey改良记分法,对老年性痴呆、血管性痴呆和两者兼有的混合性
痴呆具有一定的鉴别意义。即6分以上为血管性痴呆,3分以下为老年性痴呆,两者之间为混合性
痴呆(表3)。
2.Pick病 为老年性痴呆的少见类型,占尸解脑标本的1%~7%,一般在65岁以前发病,逐渐出现自制力丧失、不修边幅、情感淡漠、闲逛行为和食欲亢进的人格改变,有重复和刻板语言,以往熟练的技巧退化,但记忆力和计算力损害的程度较轻,症状出现的相对较晚。神经影像学检查头颅CT或MRI可见特征性的额颞叶萎缩,SPECT检查发现额颞区的脑血流量明显减少。神经病理检查可在额颞叶皮质发现肿大淡染的细胞――Pick细胞,胞质内含有嗜银的包涵体――Pick小体,电子显微镜下观察其内是微丝和微管的聚集。
3.Parkinson病 为60岁以上老年人好发的
锥体外系疾病,临床表现以震颤、强直和运动减少为特征,30%的患者在病程中可合并严重程度的
痴呆,表现为波动性的认知功能障碍和发作性视幻觉,部分患者可以出现偏侧肢体运动障碍为主的症状和体征,神经影像学检查无特征性改变。但一些患者可同时合并有脑血管病。
4.Creutzfeldt-Jacob病 为朊病毒(Prion)慢性感染所致的亚急性海绵状脑病,临床早期表现为进行性加重的
痴呆和
言语障碍,合并有精神、行为异常,手足徐动和肌阵挛,晚期出现
吞咽困难、四肢
瘫痪和
意识障碍,平均病程6~12个月。80%的患者在疾病晚期出现EEG的特征性改变,慢波背景上周期性发放的高波幅棘-慢综合波,间隔为0.5~2s。头颅CT或MRI检查除轻度脑萎缩外,无特征性改变。生前确定诊断亦需要脑活检和神经病理检查。
其脑脊液分泌或回吸收平衡障碍,以及循环通路受阻所致的一组临床症状,表现为缓慢起病,进行性加重的
步态异常、尿失禁和
痴呆三联症,发病前可有颅脑外伤、
蛛网膜下腔出血或
脑膜炎病史。腰穿检查CSF压力正常,常规及生化检查结果正常;头颅CT检查可见双侧侧脑室对称性扩大,第二、四脑室及中脑导水管均明显扩张。
 治疗
治疗
治疗:
1.常规治疗
(1)急性缺血性脑血管病的治疗:针对急性发病的缺血性脑血管病的病因和症状、体征的严重程度,对于易造成血管性痴呆的危险因素如大面积脑梗死、反复发作的颈内动脉系统脑缺血、心房纤颤反复发作脑栓塞、高血压或糖尿病合并广泛脑白质病变的患者,除了进行溶栓、抗凝、降纤和抑制血小板功能治疗外,应及时给予调节脑循环和促进脑代谢的药物。
①
降纤酶类制剂:对于
血浆纤维蛋白原含量增高的患者,可选用国产或进口
去纤酶(
降纤酶)5~10BU加入生理盐水100ml静脉点滴,隔天1次,3次为1个疗程。
②血小板功能抑制剂;阿司匹林25~50mg,1次/d口服;噻氯匹定(抵克利得)100~250mg,1次/d口服;银杏叶制剂口服或静脉注射。
④
丹参注射液:18~24g静脉点滴1次/d,7~14天为1个疗程;或蝶脉灵注射液:30ml静脉点滴1次/d,7~14天为1个疗程。
(2)脑功能不全综合征的治疗:对于存在着血管性痴呆的危险因素,临床经常出现头晕、头痛、耳鸣、记忆力减退、睡眠障碍、精神或情绪异常,但神经系统无定位损害体征的老年患者,可给予抑制血小板功能药物,同时给予调节脑循环和促进脑代谢的药物,预防脑缺血事件发生。
①尼莫地平20~40mg,或尼莫地平(尼莫通)30mg,3次/d口服,用药2~3个月。
③脑蛋白水解物(脑活素)20~40ml加入生理盐水100ml中静脉点滴,1次/d,每周用药5天,连用4周为1个疗程。
(3)血管性痴呆的治疗:
①促进胆碱能系统功能的药物:最早临床曾试用乙酰胆碱的前体物质胆碱作为老年性痴呆的替代治疗,但无明显疗效。目前使用的胆碱酯酶抑制剂石杉碱甲可改善患者的记忆力,延缓痴呆进程给予100~200Ug,2次/d,口服,1~2个月为1个疗程。美国FDA新近批准上市的拟胆碱药物他克林(Tacrine)和E2020在国外已广泛用来治疗老年性痴呆和血管性痴呆。
②改善脑代谢的药物:吡拉西坦(脑复康)0.8g,3次/d口服;茴拉西坦(阿尼西坦)0.2g,3次/d口服;
阿米三嗪/萝巴新(
都可喜)1片,2次/d,口服。
③正在进行临床观察的药物:目前国外正在进行临床观察的药物包括NMDA-R拮抗药Memantine和MAOI-B抑制药β-卡波林(β-Carbolines),由于这些药物均有一定的副作用,是否能够尽快地提供临床使用,还有待于进一步的观察。
(4)精神及行为异常的治疗:
①激越或躁狂:
氟哌啶醇1~2mg,2~3次/d,口服;
奋乃静2~4mg,2~3次/d,口服。
②抑郁和焦虑:给予新型抗抑郁药物SS
RI类制剂
氟西汀20mg,1次/d口服;
舍曲林50mg,1次/d,口服。
③睡眠障碍:可选用松果体素美乐托宁、苯二氮卓类镇静催眠药物,目前国内已经有第3代安眠药物应用临床,无药物依赖和宿醉的副作用,对于老年人长期应用比较安全。可选用
佐匹克隆(
忆梦返)7.5mg,每晚1次,口服;
唑吡坦(
思诺思)10mg,每晚1次,口服。
2.择优方案 脑血管性痴呆的治疗主要有两个方面,一是治疗脑血管性病或至少预防脑血管性病进一步恶化,另一方面是改善脑功能。
治疗及改善脑功能临床上常用的口服药物有阿司匹林、噻氯匹定(抵克利得)。静点药物
银杏黄酮苷(金钠多)、
丹参注射液、路路通。对脑功能不全综合征的治疗临床上广泛应用:尼莫地平,脑蛋白水解物(脑活素);血管性痴呆常用药:石杉碱甲;配合改善脑功能代谢的药物,如:吡拉西坦(脑复康),
阿米三嗪/萝巴新(
都可喜)。
3.康复治疗
(1)药物治疗见择优方案。
(2)物理治疗见老年痴呆的物理治疗。
(3)心理治疗对痴呆病人伴随症状治疗非常重要,其中以精神症状最为常见,如有幻觉、妄想、抑郁状态、谵妄、徘徊及焦躁不安等。由于痴呆病人对抗精神病药物的耐受性较弱,且容易引起各种副作用,所以治疗重点是心理治疗,调整心理环境的因素,改善全身状态,同时配合抗精神病药物的应用,用量则以最小限度为原则。
(4)脑血管性痴呆伴有语言、肢体功能障碍,康复治疗见于脑梗死的康复治疗。
 预防
预防
预防:
1.一级预防 主要是对危险因素的预防干预,而血管性痴呆的危险因素分为2种:
(1)可以干预的危险因素:包括所有导致缺血性和出血性脑血管病的危险因素,如高血压、
糖尿病、
高脂血症、动脉粥样硬化、
冠心病以及各种类型的
心律失常。我国部分地区和日本的流行病学调查资料均显示,吸烟、高盐饮食和过量饮酒是脑血管病区域性发病率较高的主要危险因素。
(2)无法干预的危险因素:高龄、性别差异、种族易感性和家族遗传病史等是脑血管病和血管性痴呆无法干预的危险因素。
而已知可干预的危险因素主要是预防脑血管病的发生,需治疗和预防
脑动脉硬化,控制高血压、高血糖和高血脂等。还要积极治疗原发病,在脑血管病急性期,控制脑水肿,应用脑代谢激活剂等,尽量减少神经细胞损伤对防止
痴呆极为重要。
新近的资料分析显示,外源性雌激素或雌激素与孕激素(progestin)联合应用,均可降低脑卒中的发病率,脑卒中的相对危险性为0.69,95%可信区间为0.47~1.00,致死性脑卒中的危险性为0.37,95%可信区间为0.64~0.920,外源性雌激素替代疗法,对
绝经后妇女脑卒中的一级预防是有效的。除采取药物治疗外,对老年人在离退休后均应积极参加社会活动,广交朋友,培养兴趣。与子女生活在一起,不脱离家庭,不脱离社会。这些均对
痴呆的预防起到药物所不能起的作用,可延缓
痴呆的发生、发展,应引起全社会的关注。
2.二级预防 主要是早期诊断和早期治疗。
1974年Hachinski提出了“多灶梗死性
痴呆”的诊断,认为缺血性脑血管病是中老年患者
痴呆的第2种常见的危险因素和直接病因。以往临床曾用“
脑动脉硬化”来描述老年患者在出现典型的
痴呆症状之前的脑功能退化表现,包括头晕、
头痛、耳鸣的躯体症状;注意力减弱、记忆力减退、工作效率降低的智能损害;以及抑郁、焦虑、性情和人格改变的精神情绪异常等,目前将这些表现统称为“脑功能不全综合征”,但有的学者认为这些症状是
痴呆前期的临床表现。特别是在患者出现脑功能不全综合征的临床表现时,及早进行对症治疗,可防止血管性痴呆状的出现和加重。因此,血管性痴呆比Alzheimer病有着更为重要的预防和治疗意义。
3.三级预防 是对
痴呆病人的康复治疗。除药物治疗外,包括心理治疗、语言训练、肢体功能训练,均应有计划进行,循序渐进,坚持不懈,肯定会有所改善大部分病人均可望好转。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断

 治疗
治疗
 预后
预后
 预防
预防